高齢者医療/栄養管理
ヒトは、母親の胎内に居る時は臍帯(臍の緒)に通った三本の血管を利用して、酸素や栄養を体に取り入れます。生を受け、産声を発してからは、酸素は肺から取り込まれ、栄養は「口」から取り入れることになります。
生後1歳になるまでは、液状であるお乳(ミルク)から栄養を補い、以後徐々に固形物へと移行していきます。加齢や病気により、固形物が食べられなくなり、あたかも赤ちゃん返りするように、流動物しか食べられなくなります。
食べ物を食べられなく原因はいくつかあります。
1.可逆的な精神的な病気により、食べ物を受け付けない(うつ病やうつ状態など。治ってまた食べられる可能性がある)
2.不可逆的な精神的な病気により、食べられない(認知症晩期など。食べ方がわからない、食べる欲動が無くなる)
3.嚥下・咀嚼の機能が喪失した場合(喉頭ガン術後や脳梗塞後遺症など。腸管は働いている)
4.腸管が使えない場合(例えば反復性癒着性イレウスなど)
5.その他
「食べられなくなったら終わり」「胃ろうは悪」という画一的な世論が形成されつつありますが、以上のように食べられなくなる理由は複数存在することから、医療の現場にいる立場としては、食べられなくなった理由・状況・死生観を元に、患者さんやそのご家族と相談のうえ、いずれかの選択をしていただくことになります。
日本経腸栄養学会のガイドラインによれば、経鼻栄養を1ヵ月以上行う場合には、デメリットの少ない胃ろうへの切替を行うこととされおり、胃ろうを行わないのであれば、胃ろうよりもデメリットの多い経鼻栄養を続ける意義はありません。また、腸管が使える状況で非生理的な経静脈栄養(中心静脈栄養・末梢点滴)を続けるのもナンセンスです。ただしこれは医学的な知見を述べているだけであり、「食べられなくなったら終り」という死生観を否定するものではありませんので、実際に行われる医療には幅があります。中には、胃ろう等の経腸栄養によって栄養状態が改善し、再び経口摂取が可能となる方がいらっしゃいますし、うつ病やホルモン異常等、改善に時間がかかる疾患において、低栄養が合併症をさせる例もありますから、患者さんやそのご家族に対しても、横断的かつ縦断的な視点を提供するのは医療者の責務だと考えられます。
更に、現在の本邦の医療および介護の体制として、経静脈栄養を要する方はもとより、経鼻栄養であっても在宅(施設を含む)での療養が困難です(やや例外的ですが、中心静脈栄養ポートを造設すれば在宅療養が可能です)。これは、急性期医療だけ行っている医療者の中には意外に知られていない事がありますし、このような患者さんを実際に抱えたことのないご家族であれば知らないのが当たり前ですから、医療者から情報提供を行う必要があります。医療費削減が謳われる中、医療から介護をより一層進めていく為には、むしろ胃ろうに頼らざるを得ないという現実があるわけです。
以下に、本稿筆者(当院院長)が2016年に分担執筆した「CKD・透析患者の食事療法と運動療法 ~ CKD・透析患者に対する経腸栄養の進歩(医歯薬出版社)」から引用致します。CKD・透析患者さんに限らない内容もありますので、掲載いたします。多少古い記事になりますが、現在の医学的知見と差異はありません。本稿に関連する部分には下線を付しましたので、ご参照下さい。
(This is the pre-peer reviewed version.)
1. CKD・透析患者に対する経腸栄養の留意点
CKD・透析患者における経腸栄養の適応は、その他の患者におけるそれと同様に考えて差し支え無い。すなわち、腸が機能している状態においては、経静脈栄養は第一選択とはなり得ず、経口ないし経管いずれか、あるいは両者を併用し、栄養管理を行うのが原則である。
食事基準として、CKD保存期では、たんぱく質制限・適切なエネルギー摂取・適度の食塩・高カリウム血症時のカリウム制限を行い、透析期においてはこの内容からたんぱく質制限が緩和される(具体的内容については他項に譲る)。
一方、CKD患者においては、残存糸球体に対するたんぱく質の負荷・必須アミノ酸や分枝鎖アミノ酸の低下・食塩感受性高血圧における糸球体高血圧と尿中アルブミンの排泄増加に伴う腎障害の加速といった栄養障害を来しやすい。また、代謝性アシドーシス・特に糖尿病性腎症におけるインスリン不足やインスリン抵抗性の増大・二次性副甲状腺機能亢進症・慢性炎症状態により、体タンパクや筋崩壊を来しやすい。透析患者患者においても、何らかの疾患ないし外傷により腎蔵の機能が著しく低下ないし廃絶した結果、血液透析や腹膜透析といった医療を必要としているわけであるが、これらは生体腎の持つ機能を完全に代行しているわけではないし、感染症や透析療法に起因する急性および慢性炎症に由来した低栄養を来しやすい。更には、血液透析では一回の治療により6〜12gのアミノ酸が喪失し、透析膜の溶質透過性に依存して蛋白質喪失量が増加する。最近の内部濾過促進型ハイパフォーマンス膜では、一回の透析で4〜6g程度のアルブミンが喪失する。腹膜透析においても、一日に2〜4gのアミノ酸と5〜15gのアルブミンの喪失が生じる。
すなわち、経腸栄養導入の適応は、非CKD・非透析患者と同様であるが、経腸栄養の食事処方内容が異なるのと、CKDステージが進むにつれて、特に透析患者においては低栄養(malnuration)を来しやすい為、定期的な栄養スクリーニングとモニタリングによる低栄養の早期発見が必要である。ヨーロッパ臨床栄養・代謝学会以下(ESPEN) “Life Long Learning(LLL) programme”が参考になる。
注意点としては、経腸栄養を行っている患者の場合、患者の意識レベルや認知機能によっては、自らの口渇感や空腹感、あるいは胃腸機能障害があってもその意志の表明が不可能である場合もある。ADLが低下し、自発的な体動が乏しい患者においては、便秘傾向が強まるし、糖尿病性腎症の場合、糖尿病性神経障害のために胃内容の排出時間が延長している事が多い。このため、下痢・嘔吐、またそれによる誤嚥性肺炎の発症のリスクを避けるために、座位や半坐位にするといった体位の工夫などに加え、一般の経腸栄養患者よりも更に時間をかけて経腸栄養剤を注入することが望ましい。その際には、経腸栄養用輸液輸液ポンプを用いるのも一法である(図1)。
2. CKD・透析患者に対する経腸栄養剤の進歩
経腸栄養の歴史は古く、紀元前のエジプトやギリシアでは、卵やミルクをワインに混ぜ、筒を使用して注腸を行っていた。1888年には本邦ですでに瀬尾原如の「人工胃瘻の説」には多くの人工胃瘻造設患者の栄養法と術後経過が記されている。1917年には、Moreが現在行われている経鼻経管栄養を初めて行い、この患者は21年7ヵ月経管栄養が行われ、84才で死亡した。1957年には宇宙食のアイディアを応用し、J.P.Greenteinが成分栄養剤を開発し、普及の契機となった。その後、中心静脈栄養法の使いすぎや合併症の問題とともに腸管の免疫能や生理的作用が明らかになるにつれ、腸を使う事の重要性が認識されてきた。これに伴い、新しい半消化態栄養剤や経腸栄養剤の開発が進み、利用が急速に普及した。さらに各種病態に対応した輸液剤や栄養剤の開発も進み、1980年にPonskyにより開発された胃瘻(PEG)の普及もあり、流動食の形態多様化が進んだ。本邦では、1993年に初めて発売された病態別流動食(食療館リーナレン(R))は、腎機能低下患者を対象とし、高カロリー・低たんぱくの組成(1.5kcal/ml, たんぱく質1.3g/100kcal)であった。これが透析患者へ転用されるケースが見受けられたため、1999年には透析患者用としてリーナレンPro 3.5(1.6kcal/ml, たんぱく質3.5g/100kcal)と、保存期腎不全患者用としてリーナレンPro 1.0(1.6kcal/ml, たんぱく質1.0g/100kcal)が発売された。
腎疾患用の経腸栄養剤では、個々の症例においてナトリウム・カリウム・リン等の不足がみられる場合には、それらを食塩や薬剤によって補うという考え方に基づいて、それらの含有量が極端に低く抑えられているものが多かったが、近年これらを適度に配合された流動食が開発された。また、透析療法で欠乏しやすいカルニチン・ビタミン・亜鉛などのミネラル・食物繊維やオリゴ糖・EPAやDHA等の配合を強化した製品も開発されている。腎疾患用の経腸栄養剤の共通点として、水分が少なく浸透圧が高い設定になっているものも多いため、不安定な病態の患者の場合、脱水や下痢といった副作用を生じることがある。その際には、水分を添加するなどの調整を行ったり、腎疾患用の経腸栄養剤と一般用を併用したり、腎疾患用をあえて避けて用いる事がある。現在本邦で発売されている腎疾患を対象とした経腸栄養剤としては、リーナレンLP・MP・D, レナジーU・bit, レナウェル3等がある。
また、現在のところ組成は一般用のみであるが、半固形状流動食が各社から発売されている。経腸栄養で頻度の高い合併症の一つとして、嘔吐による誤嚥性肺炎があるが、半固形状流動食を短時間で注入することでリスクを下げることができるため、腎疾患用の半固形状流動食の開発が期待される。
腎疾患用の経腸栄養剤について、表に示す。
3. CKD・透析患者に対する経腸栄養における外科的手技
末期腎不全患者や透析患者は、免疫不全に準じた状態にある。低栄養が進行するほど、術後の創部感染のリスクが高くなる。栄養スクリーニングや栄養アセスメントの結果、手術ないし外科的処置による栄養路の確保が必要と判断した場合、時期を逸することないようにしたい。経腸栄養には、以下のバリエーションがある。それぞれについて以下に述べる。
1)経口からの経腸栄養剤の投与
誤嚥がない場合に選択される。
2)経鼻栄養チューブからの経腸栄養剤の投与
経口摂取が不能である場合に選択される。鼻腔から栄養チューブを挿入し、先端を食道・胃・十二指腸・空腸に留置し、栄養剤を投与する。幽門以下に留置すると逆流の可能性が減るが、食道または胃に先端を留置した場合と比べ、無菌的に、かつ栄養剤を緩徐に(胃では200ml/時、幽門以下では100ml/時を超えない速度で)投与する必要がある。患者の違和感・副鼻腔炎・鼻腔潰瘍・食道潰瘍・先端の気管内への迷入といったリスクを考慮すると、長期化(おおむね1ヶ月以上)するようであれば、瘻孔の造設を行うべきである。
3) 瘻孔からの経腸栄養剤の投与
経口摂取が不能であり、経鼻栄養チューブが使用できないか、長期化した場合に選択され、以下に分類される。
a.咽頭瘻
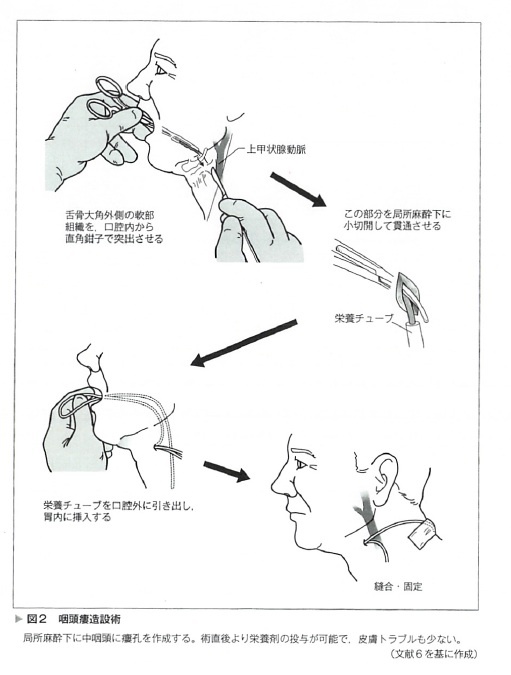
咽頭瘻造設術(Pharyngostomy)は、旧来から行われている方法で、後述する経皮経食道胃管挿入術(Percutaneous Trans-esophageal Gastro-tubing: PETG)に比して、簡便である。胃切除や胃壁が腹壁に近接できない状態であったり、高度胃進行癌等で経内視鏡的胃瘻造設術(percutaneous endoscopic gastrostomy: PEG)が困難な症例や、腹水大量貯留例や、すでに腹膜透析を行っている患者に対して、良い適応である。利点としては、瘻孔と栄養チューブの先端の距離が離れているため、PEGと異なり術後すぐに栄養剤の投与が可能で、皮膚トラブルも少ない(図2)。メス・ペアン・直角鉗子のみで作成しうる。ただし、瘻孔が口腔内に近いため、口腔内にチューブの一部がとぐろを巻いて戻るケースがある。
b.食道瘻
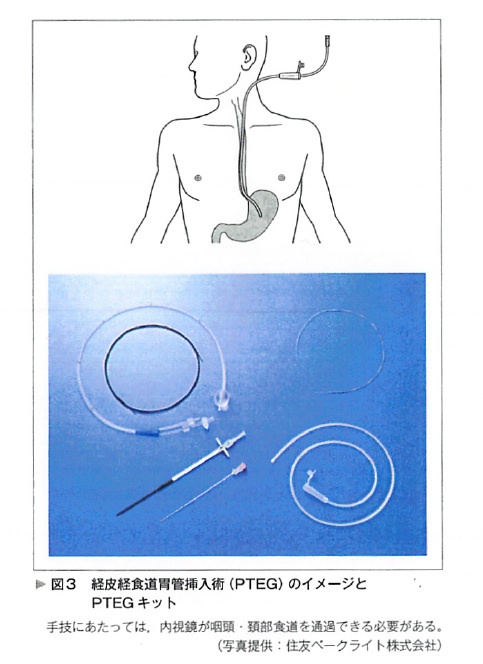
食道瘻造設術(esophagostomy)の適応や利点は、咽頭瘻に準じる。経皮経食道胃管挿入術(PETG)は1983年にChenによって開発され、1994年に東京女子医科大学の大石らによって確立された手技である。従来までの外科手術よりも安全性が高く簡便である(図3)。
c.胃瘻
胃瘻造設術(gastrostomy)は、経腸栄養のための瘻孔作成術の中で、最も一般的な方法である。腸瘻にならび、経口摂取を併用できる点が大きなメリットである。現在では、開腹ではなくPEGで造設するケースがほとんどである。胃全摘後の症例には行えないが、胃部分切除術後の症例では例外的に造設可能な場合もある。腹部手術後に対する腹膜透析の導入は、相対的禁忌とされている。しかし、胃瘻または腸瘻の造設後に日数が経過し、瘻孔が完成している患者に対し、腹膜透析カテーテルを留置し腹膜透析を開始した報告や経験は多数あるため、患者の置かれた状況によっては選択される。また、すでに腹膜透析を行っている患者に対する胃瘻造設についても同様であるが、腹膜透析中の患者の腹腔内は、非生理的な量の液体が貯留している状態であるから、胃瘻造設後から瘻孔が完成するまでは腹膜透析は中断する必要がある。一日一回程度の腹腔内洗浄(0.5L程度の腹膜透析液を注液後、貯留することなくすぐに排液)は行う。
d.空腸瘻(腸瘻)
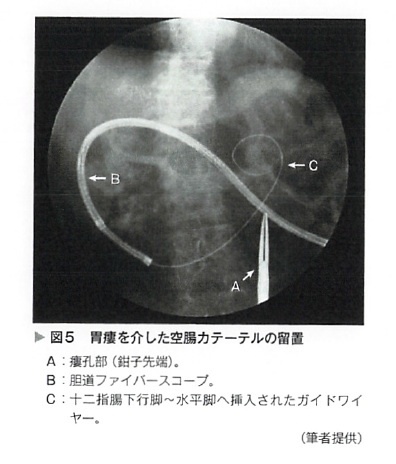
空腸瘻造設術(jejunostomy)は、繰り返す胃食道逆流による誤嚥性肺炎の発生や、胃全摘後の症例に対して選択される。開腹して新たに空腸と腹壁に瘻孔を作る方法や、空腸瘻造設キットを用いる方法、すでに造設後の胃瘻を介して空腸までチューブを挿入する方法がある。造設後の胃瘻を介する方法としては、胃瘻チューブの中に更に細径のチューブを通過させ、先端を内視鏡で誘導する方法(percutaneous endoscopic gastrostomy with jejunal extension: PEG-J, 図4)があるが、当院では、胃瘻チューブを抜去後の瘻孔に直接腸瘻チューブを挿入し、トライツ靱帯より肛門側にチューブ先端を導く方法を用いている("胃瘻の腸瘻化")。前者はデバイスによっては胃内の減圧も可能である事、後者は前者よりも比較的太径の栄養チューブを使用できるという利点がある(図5)。腹膜透析患者に対する適応は、胃瘻に準じる。